Schwerpunkt: Diagnostik des primären Hyperaldosteronismus
Allgemeines.
Hypertonie ist definiert als ein Blutdruckwert ≥140/90 mm/Hg. Die Prävalenz liegt in Europa bei 30- 45% mit einer deutlichen Zunahme im Alter. Die Folgen eines erhöhten Blutdrucks sind cerebrovaskuläre und kardiovaskuläre Schäden wie Insult, koronare Herzkrankheit, Herzinsuffizienz, chronische Niereninsuffizienz und weitere hypertoniebedingte Endorganschäden. Ein nicht optimal eingestellter Bluthochdruck erhöht das Mortalitätsrisiko der Betroffenen deutlich.
Die Ziele der Diagnostik bei Patienten mit Hochdruck sind:
- Diagnose der arteriellen Hypertonie bestätigen
- Ursachen einer sekundären Hypertonie aufdecken
- Kardiovaskuläres Risiko einschätzen sowie Endorganschäden und Begleiterkrankungen erkennen
Dies erfordert eine Blutdruckmessung, die Erhebung der Eigenanamnese und der Familienanamnese, die körperliche Untersuchung, Labordiagnostik und weitere spezielle diagnostische Tests.
| Laboruntersuchungen bei Hypertonie sind in den Leitlinien empfohlen |
| – Zur Stratifizierung des kardiovaskulären Gesamtrisikos |
| – Zum Erkennen von Endorganschäden |
| – Zur Differentialdiagnose von sekundären arteriellen Hypertonien |
Faktoren die zusätzlich zum Blutdruck, die Prognose beeinflussen und zur Abschätzung des kardiovaskulären Gesamtrisikos genutzt werden.
| Risikofaktoren |
| Männliches Geschlecht |
| Alter (Männer ≥ 55 Jahre, Frauen ≥ 65 Jahre) |
| Raucher |
| Dyslipidämie Gesamtcholesterin: >190 mg/dL LDL: >115 mg/dL HDL: Männer <40 mg/dL, Frauen <50 mg/dL Triglyceride: >150 mg/dL |
| Nüchternglukose: 100-125 mg/dL (impaired fasting glucose) |
| Patholog. Glukosetoleranz (impaired glucose tolerance): 2 h Wert im OGTT : 140-199 mg/dL |
| Adipositas: BMI ≥30kg/m2 |
| Positive Familienanamnese |
| Asymptomatische Endorganschäden (Laboruntersuchungen) |
| Chronische Nierenerkrankung mit GFR 30-59 mL/min/1,73 m2 KOF |
| Mikroalbuminurie (30-300 mg/24h) oder Albumin/Kreatinin-Quotient (30-300 mg/g) im Morgenharn |
| Diabetes mellitus |
| Nüchternglukose ≥126 mg/dL |
| 2 h Wert im OGTT: ≥200 mg/dL |
| HbA1c >7% (53 mmol/mol) |
Laboruntersuchungen.
Laboruntersuchungen haben das Ziel Hinweise auf das Vorliegen weiterer Risikofaktoren, das Bestehen von Endorganschäden und Ursachen für eine sekundäre arterielle Hypertonie zu liefern. Mit Basisuntersuchungen wird begonnen und im zweiten Schritt bei Bedarf mit komplexeren Untersuchungen fortgesetzt.
| Basisuntersuchungen |
| Hämoglobin, Hämatokrit |
| Nüchternglukose |
| Gesamtcholesterin, LDL, HDL |
| Nüchterntriglyceride |
| Kalium, Natrium |
| Harnsäure |
| Serumkreatinin mit GFR-Bestimmung |
| Urinanalyse: Urinproteinausscheidung am Teststreifen, Harnsediment, Albumin (Mikroalbuminurie) |
| Zusätzliche Untersuchungen |
| HbA1c (wenn Nüchternglukose >100 mg/dL) |
| Proteinuriediagnostik (wenn Teststreifen +), Urin-Kalium, Urin-Natrium und Na/K-Quotient |
Sekundäre Formen der Hypertonie
Bei einem Teil der Patienten mit Hypertonie liegt der Blutdruckerhöhung eine spezifische und potenziell reversible Ursache zugrunde.
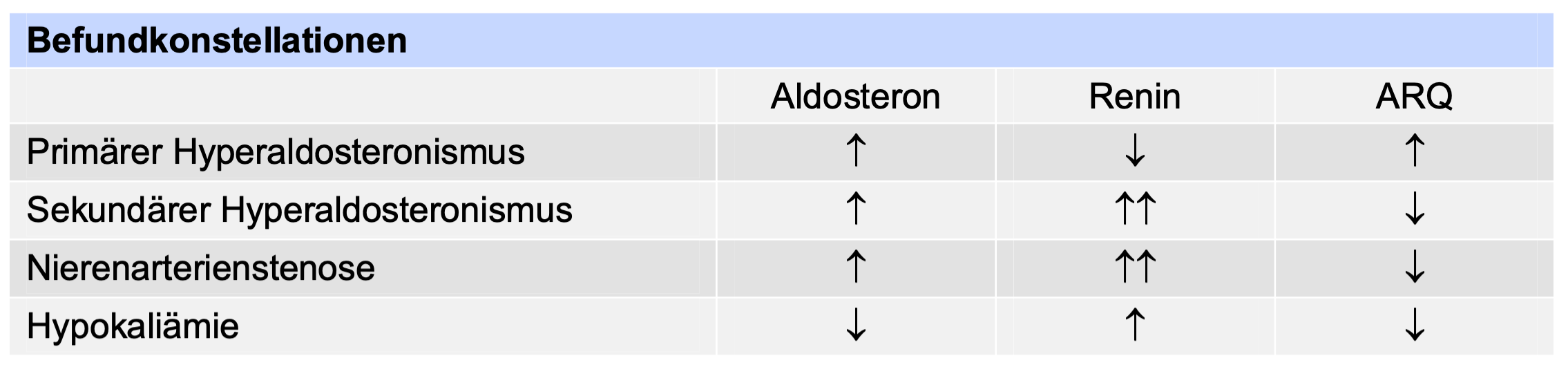
Eine häufige Ursache ist der primäre Hyperaldosteronismus, der bei 10% der Patienten mit Hypertonie vorliegt.
| Häufige Ursachen | Diagnostik/Befunde |
| Primärer Hyperaldosteronismus | Hypokaliämie, Aldosteron-Renin-Quotient (ARQ) |
| Nierenarterienstenose | |
| Parenchymatöse Nierenerkrankungen | Protein, Erythrozyten und Leukozyten im Harn |
| Seltene Ursachen | |
| Phäochromozytom | Metanephrine und Katecholamine in Harn und Plasma |
| Cushing-Syndrom | Hyperglykämie, 24h-Kortisol-Ausscheidung im Harn |
Diagnostik des primären Hyperaldosteronismus (PHA)
Der primäre Hyperaldosteronismus ist eine häufige Ursache der Hypertonie. Die Prävalenz unter Hypertonikern wird auf >10% geschätzt. Da es eine spezifische und zum Teil kurative (operative) Therapie gibt, darf diese Diagnose nicht übersehen werden.
Für das Management des primären Hyperaldosteronismus gibt es von der American Endocrine Society ein Update der Praxisleitlinien aus 2016.
Die Leitlinien empfehlen das Screening für PHA bei Hochrisiko-Hypertonikern und solchen mit Hypokaliämie. Ein zuverlässiger Screening-Parameter ist der Aldosteron/Renin Quotient (ARQ). Die Aldosteron-Konzentration muss als zusätzliches Kriterium berücksichtigt werden.
Beim primären Hyperaldosteronismus liegt eine inadäquat erhöhte Aldosteronproduktion vor, die unabhängig vom Renin-Angiotensin-Aldosteron-System (RAAS) ist. Die Serum-Renin- Konzentration ist vermindert. Allerdings liegt nur bei 10% der Patienten eine Hypokaliämie vor.
Ursachen des PHA.
- Nebennierenrindenadenom (ca. 30%)
- Uni- oder bilaterale adrenale Hyperplasie (ca. 70%)
- Familiärer Hyperaldosteronismus
- Aldosteronproduzierendes Karzinom (selten)
Renin-Angiotensin-Aldosteron-System (RAAS).
Das RAAS ist an der Regulation des extrazellulären Flüssigkeitsvolumens, dem Elektrolythaushalt und der Regulation des Blutdrucks beteiligt.
Renin wird in den iuxtaglomerulären Zellen der afferenten Arteriolen der Nieren synthetisiert. Es spaltet das von der Leber gebildete Angiotensinogen in Angiotensin I. Diese wird durch das Angiotensin-I-converting enzyme (ACE) in Angiotensin II umgewandelt. Angiotensin II vermittelt eine Vasokonstriktion und stimuliert die Aldosteronproduktion.
Die Synthese und Freisetzung von Renin hängt von mehreren Faktoren ab:
- Blutdruck (=Perfusionsdruck) in den afferenten Arteriolen
- Kochsalzzufuhr (= Natrium-Konzentration)
- Sympathikusaktivierung
Aldosteron wird in der Zona glomerulosa der Nebennierenrinde aus Cholesterin gebildet. Es hat eine mineralkortikoide Wirkung die es über Bindung an den Mineralkortikoid-Rezeptor ausübt. Dieser Rezeptor ist in vielen Geweben und Zellen vorhanden.
Aldosteron reguliert den Elektrolyt- und Volumenhaushalt. Bei einer Hyperkaliämie wird vermehrt Aldosteron sezerniert und die Kalium-Homöostase wird wieder hergestellt. Die Funktion von Aldosteron liegt in der Regulation der Reabsorption von Natrium. Dadurch wird auch der Transport von Kalium, H+ und H2O in der Niere beeinflusst.
Die Aldosteronkonzentration im Blut steht in direkter Assoziation mit dem Salzkonsum. Bei hohem Konsum (v.a. durch industriell hergestellte Lebensmittel) steigt der Aldosteronspiegel und damit der Blutdruck.
Die direkte Folge eines Hyperaldosteronismus ist eine erhöhte Natrium- und Wasserrückresorption im distalen Tubulus. Aufgrund des damit verbundenen Anstiegs des Plasma- und Extrazellularvolumens kommt es zu einem Blutdruckanstieg. Die Aldosteron-Konzentration ist auch inadäquat hoch in Bezug auf den Kalium-Status. Dadurch kommt es zu einer vermehrten Ausscheidung von Kalium im Harn und bei einem Teil der Patienten zu einer Hypokaliämie.
Interessanterweise ist der Hyperaldosteronismus mit einer erhöhten Prävalenz von Schlaganfall und Myokardinfarkt (im Vergleich zu Patienten mit einer primären essentiellen Hypertonie ohne Hyperaldosteronismus) assoziiert. Der zugrundeliegende Mechanismus ist nicht ganz klar
Die Früherkennung eines PHA ist jedenfalls wichtig, da eine verzögerte Diagnose mit einem höherem Blutdruck und einem schlechteren Therapieansprechen (auch bei unilateraler Adrenalektomie) assoziiert ist.
Indikationen zum Screening.
- Hypertoniker Grad 2 (>160/100 mm/Hg) und Grad 3 (>180/110 mm/Hg)
- Therapieresistente Hypertonie (≥ 3 Antihypertensiva)
- Hypertonus und spontane oder Diuretika-induzierte Hypokaliämie
- Hypertonus und Nebenniereninzidentalom
- Hypertonus und obstruktiver Schlafapnoe
- Hypertonus bei positiver Familienanamnese für early-onset Hypertonie oderzerebrovaskuläres Ereignis vor dem 40. Lebensjahr
- Hypertensive Verwandte 1. Grades von PHA-Patienten
- Early-onset Hypertonus (<40 Jahre)
Labordiagnostik.
Der derzeit am besten geeignete und empfohlene Screening Test ist der Aldosteron/Renin Quotient (ARQ). Er wird aus den Parametern Renin und Aldosteron ermittelt.
Kalium ist als Screeningtest für einen PHA nicht geeignet da etwa 90% der Patienten normokaliämisch sind.Bei der Interpretation der Ergebnisse müssen neben dem ARQ auch die Konzentrationen von Aldosteron und Renin selbst berücksichtigt werden.
Vorgehensweise.
Screening.
Eine PHA-Screening Untersuchung soll bei entsprechender Indikation und unter Einhaltung der Präanalytik (inklusive notwendiger Medikamentenpausen) durchgeführt werden.
Zum Screening wird der Aldosteron/Renin Quotient ermittelt. Bei einem pathologischen ARQ- Ergebnis (ARQ > cutoff) sind weitere Funktionstests zur Bestätigung notwendig (Cave: Ergebnisse des ARQ sind in bis zu 20% falsch positiv – Einhaltung der Präanalytik unbedingt erforderlich!).
Ein Ausnahme bildet eine eindeutige Befundkonstellation bestehend aus spontaner Hypokaliämie, Renin unterhalb der Nachweisgrenze und Aldosteron >20 ng/dL. Hier kann auf den Bestätigungstest verzichtet werden und sofort mit der Lokalisationsdiagnostik begonnen werden.
Bestätigungstest.
An erster Stelle wird der NaCl-Infusionstest (Kochsalzbelastungstest) als Bestätigungstest empfohlen: Dem Patienten werden in liegender Position innerhalb von 4 Stunden (zwischen 8:00 und 12:00) zwei Liter isotonische Kochsalzlösung infundiert. Eine erhöhte Aldosteronkonzentration nach Infusion um 12:00 sichert die Diagnose.
Bei Vorliegen einer Kontraindikation für den NaCl-Infusionstest wird der orale Kochsalzbelastungstest mit Messung des Aldosteron im 24 h Sammelharn unter kochsalzreicher Diät durchgeführt.
Lokalisationsdiagnostik und Subtypenbestimmung.
Erst nach Diagnosesicherung mittels Bestätigungstest werden differentialdiagnostische Untersuchungen veranlasst.
Im ersten Schritt sollen alle betroffenen Patienten einer adrenalen Bildgebung mittels CT zugeführt werden.
Mögliche Befunde sind:
- Nebennierenrindenadenom (ca. 30%)
- Uni- oder bilaterale adrenale Hyperplasie (ca. 70%)
- Aldosteronproduzierendes Karzinom (selten)
Wenn die Möglichkeit einer kurativen Therapie mittels OP besteht (Adenom) wird im nächsten Schritt von einem erfahrenen Untersucher ein adrenales Venensampling durchgeführt um ein unilaterales Geschehen zu bestätigen oder auszuschließen.Bei jungen Patienten <35 Jahre mit spontaner Hypokaliämie, deutlicher Aldosteronerhöhung sowie einem eindeutigem adrenalen Adenom im CT bei Operationsfähigkeit und –wunsch, kann dieser Untersuchungsschritt entfallen.Bei Patienten <20 Jahre und positiver Familienanamnese für PHA oder Insult im Alter von <40 Jahren wird eine genetische Untersuchung auf Familiären Hyperaldosteronismus Typ 1 (FH-1) empfohlen. Er entsteht durch eine abnorme Fusion der Gene CYP11B1 und CYP11B2 auf Chromosom 8. Bei sehr jungen Patienten wird empfohlen auf das Vorliegen eines Familiären Hyperaldosteronismus Typ 3 (FH-3) mittels Nachweis von Mutationen im Gen KCNJ5 zu testen.
Präanalytik Aldosteron/Renin-Quotient (ARQ)
Präanalytisch sind einige Einfluss- und Störfaktoren zu beachten und zu vermeiden.
- Absetzen von störender Medikation (s.u.)
- Ausgeglichener Kaliumhaushalt, keine Hypokaliämie
- Ausgeglichener Natriumhaushalt: Keine Kochsalzreduktion vor der Blutabnahme (mindestens 10 g Kochsalz pro Tag)
- Frauen: Während Lutealphase und unter oraler Antikonzeption ist ein falsch positiver ARQ möglich
- Eingeschränkte Nierenfunktion: falsch positiver ARQ möglich
Probengewinnung
- Stressfreie Blutabnahme vormittags (8.00-10.00 mindestens 2 Stunden nach dem Aufstehen.
- Unmittelbar vor der Blutabnahme 5-15 Minuten sitzen.
- Probe bei Raumtemperatur aufbewahren (Kühlung führt zu Aktivierung von Renin)
► AntihypertensiveMedikationvorderBlutabnahmeabsetzenbzw.modifizieren!
| Medikamente die den ARQ erhöhen (falsch positive Ergebnisse) | Empfohlene Pause |
| Beta-Blocker, Imidazolinrezeptor-Agonisten (z.B. Clonidin), Renininhibitor | 4 Wochen |
| Medikamente die den ARQ erniedrigen (falsch negative Ergebnisse) | |
| Spironolacton, Eplerenon, Amilorid, Triamteren; ACE-Hemmer, AT1-Rezeptor-Agonisten, Renininhibitor Schleifendiuretika, Kalium-sparende Diuretika | 4 Wochen |
| Medikamente mit minimalem Effekt auf den Plasma-Aldosteronspiegel | |
| Kalziumantagonisten Verapamil |
Alpha-Blocker Prazosin Doxazosin Terazosin |
| Vasodilatatoren Hydralazin |
|
Therapie.
- Operative Entfernung bei unilateralem Adenom (Therapie der Wahl).
- Medikamentöse Therapie mit Minerakortikoid-Rezeptorantagonisten: Spironolacton, Eplerenon.Sie senken effektiv den Blutdruck und bewahren die Zielorgane vor weiteren Schäden.
Quellenangabe
- https://www.hochdruckliga.de/tl_files/content/dhl/downloads/2014_Pocket-Leitlinien_Arterielle_Hypertonie.pdf
- Funder WF, Carey RM et al. Case detection, Diagnosis and Treatment of Patients with Primary Aldosteronism: An Endocrine Society Clincal Practice Guideline. J Clin Encocrinol Metab. 2016, 101(5):1889-1916
- Diederich S. Normokaliämischer Hyperaldosteronismus. Endokrinologie Informationen 2010, Sonderh. 2010, S.9-12.
- Thomas L. Labor und Diagnose 8. Auflage. S. 1753-1761
- Schäffler (Hrsg.). Funktionsdiagnostik in Endokrinologie, Diabetologie und Stoffwechsel 2. Auflage. S. 83-89
